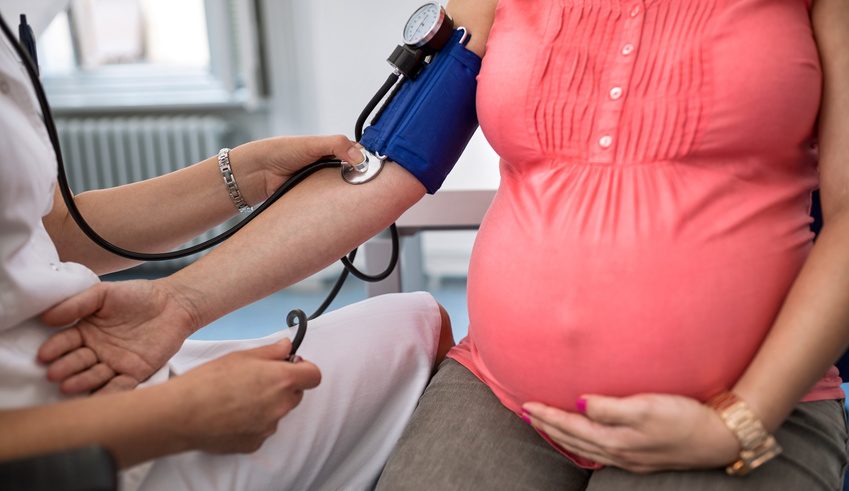
Die Erkrankung Präeklampsie entsteht in der Schwangerschaft und bleibt in vielen Fällen lange Zeit unentdeckt. Betroffene entwickeln oftmals Bluthochdruck und scheiden über den Urin zu viel Eiweiß aus. Die Schwangerschaftskomplikation tritt gerne im letzten Drittel der Schwangerschaft auf und zeigt sich durch einen erhöhten Blutdruck.
Inhalt dieses Beitrags
Was ist die Präeklampsie?
Die Präeklampsie gehört zu den Erkrankungen, die durch die Schwangerschaft bedingt sind und aus medizinischer Sicht vorwiegend den Spätgestosen zugeordnet werden können. Das liegt daran, dass sie erst in der zweiten Schwangerschaftshälfte ausbricht. In vielen Fällen tritt sie sogar erst in dem letzten Schwangerschaftstrimester auf. Die meisten Eklampsien werden laut Ärzten in der 20. Schwangerschaftswoche diagnostiziert, doch sie bestehen schon wesentlich länger. Viele Schwangere, die sich über einen längeren Zeitraum nicht „gut fühlen“ oder vielleicht sogar „aufgedunsen“, sollten dies umgehend mit einem Arzt besprechen. Womöglich verbirgt sich hinter diesen Missempfindungen eine beginnende Präeklampsie. Die Erkrankung wirkt sich auf das gesamte Organsystem aus und kann unter Umständen schwerwiegende Folgen haben, wenn sie nicht erkannt wird. Sowohl für die Mutter als auch das Baby.
Präeklampsie – die Symptome im Überblick
Generell lassen sich unterschiedliche Formen von Gestosen unterscheiden. Es kommt stark darauf an, zu welchem Zeitpunkt sie innerhalb der Schwangerschaft auftreten. Je nach Form können auch die Symptome sehr verschieden ausfallen. Auf folgende Beschwerden solltet ihr aber unbedingt achten.
- Bluthochdruck
- Starke Ausscheidung von Eiweiß über den Urin
- Wasseransammlungen und daraus resultierend Schwellungen an Händen, Füßen oder im Gesicht.
- Übelkeit und Erbrechen
- Schwindel
- Sehstörungen
- Verwirrtheit
- Kopfschmerzen
- Unwohlsein
Welche Formen der Präeklampsie gibt es?
Es gibt verschiedene Formen der Gestosen, die sich nach dem Schwangerschaftszeitpunkt differenzieren lassen.
Die Frühgestose entsteht meistens im ersten Schwangerschaftsdrittel – also zwischen dem 2. bis zum 4. Schwangerschaftsmonat. Häufig wird diese Form der Gestose von heftigem Erbrechen begleitet. Die Gestationshypertonie tritt überwiegend ab der 20. Schwangerschaftswoche auf und bleibt auch nach der Schwangerschaft noch eine gewisse Zeit bestehen. Zuvor litt die Schwangere jedoch nicht unter Bluthochdruck. In 46 Prozent der Fälle entwickelt sich aus der Gestationshypertonie eine leichte Präeklampsie. Die Spätgestose ist die eigentliche Präeklampsie, die frühestens ab der 20. Schwangerschaftswoche auftritt.
Welche Risikofaktoren gibt es?
Faktisch kann jede Schwangere an einer Präeklampsie leiden. Dennoch gibt es verschiedene Faktoren, die das Risiko erhöhen, dass eine Präeklampsie entsteht. Das können unter anderem folgende Risikofaktoren sein:
- Präeklampsie in vorausgegangenen Schwangerschaften
- Präeklampsie in der Verwandtschaft
- Deutliches Untergewicht bei der Schwangeren
- Früh- oder Spätgebärende
- Mehrlingsschwangerschaft
- Es bestehen Grunderkrankungen wie Diabetes, chronischer Bluthochdruck oder Nierenleiden
Wie wird die Präeklampsie erkannt?
Der Arzt erkennt die Präeklampsie anhand der klassischen Symptome. Im Rahmen der Schwangerschaft wird der Gynäkologe den Blutdruck der Mutter kontrollieren. Ebenso finden Untersuchungen des Urins statt. Sofern der Blutdruck plötzlich ansteigt und auch eine rasche Gewichtszunahme erfolgt, wird der Eiweißgehalt im Urin gecheckt. Diese Hinweise sind bereits relativ deutlich und zeigen eine Präeklampsie an. Sofern der Verdacht besteht, wird der behandelnde Arzt eine engmaschige Betreuung anordnen. Und ab Blutdruckwerten von 150/100 mmHg wird die Schwangere meistens direkt ins Krankenhaus eingewiesen.
Die Ursachen einer Präeklampsie
Bisher sind die genauen Ursachen, die eine Präeklampsie entstehen lassen, noch nicht ausreichend erforscht. Zeitweise gingen Ärzte davon aus, dass es sich einfach um eine Schwangerschaftsvergiftung handelt, doch diese These lässt sich laut dem heutigen Stand der Forschung nicht weiter halten. Mögliche Gründe sehen Ärzte nun vorwiegend in einer Überlastung des Körpers einer Schwangeren. Denn so eine Schwangerschaft geht nicht unbedingt spurlos an einem Körper vorbei. Aber auch Fehl- oder Mangelernährung können ursächlich sein und eine Präeklampsie hervorrufen.
Wie wird eine Präeklampsie behandelt?
Sofern die Präeklampsie frühzeitig erkannt wird, sind die Auswirkungen meistens nur sehr gering. Das hat zur Folge, dass es in vielen Fällen ausreicht, wenn die Schwangere sich schont. Eine gesunde Lebensweise und ausgewogene Ernährung wird eine schnelle Besserung zur Folge haben. Eventuell ist es jedoch auch nötig, dass die Schwangere blutdrucksenkende Mittel einnimmt. Bei schweren Fällen von Präeklampsie ist eine stationäre Aufnahme im Krankenhaus anzuraten. Denn hier kann die werdende Mutter optimal betreut und überwacht werden.
Sofern die Präeklampsie nach der 34. Schwangerschaftswoche auftritt und eine medikamentöse Behandlung keine Besserung zur Folge hat, muss unter Umständen ein frühzeitiger Kaiserschnitt durchgeführt werden. Dies wird jedoch nur dann angeraten, wenn das Leben der Mutter oder des Kindes ernsthaft bedroht ist.
Generell ist es jedoch so, dass die Diagnose Präeklampsie noch kein Grund zur Panik ist. Meistens wird das Problem frühzeitig im Rahmen der Vorsorgeuntersuchungen erkannt. Und unter ärztlicher Bewachung besteht in den allermeisten Fällen weder für Mutter noch Kind eine gesundheitliche Gefahr. Langfristige Schäden für das Baby sind auch eher eine absolute Seltenheit. Und die Mutter erholt sich nach der Geburt relativ schnell von der Erkrankung und hat danach keinerlei Probleme mehr.